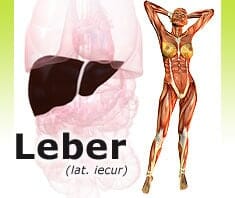
Lebertransplantation: das bange Warten auf Rettung
1963 wurde in den USA die erste Lebertransplantation (LTX) vorgenommen. Vielen Patienten mit Leberversagen und chronischen Leberleiden im fortgeschrittenen Stadium steht seither eine Therapiemöglichkeit zur Verfügung, die oftmals das letzte Mittel der Wahl darstellt.
Dank ständiger Verbesserungen der Transplantationsmedizin und der Nachbetreuung ist für diese Patienten die Chance auf ein gesundes Leben heute besser denn je.
Lebertransplantation – Artikelübersicht:
- Lebertransplantation in Österreich
- Gründe für eine Transplantation
- Organspender
- Organverteilung
- Operation
- Nachbehandlung
- Lebertransplantation – Linktipps
Die Leber ist das wichtigste Entgiftungsorgan und die größte Drüse im menschlichen Körper. Ihre Leistung für den Stoffwechsel und den Erhalt der lebenswichtigen Körperfunktionen ist nicht nur umfangreich, sondern auch so komplex, dass, anders als etwa bei den Nieren, ein Komplettausfall durch Ersatzverfahren nicht kompensiert werden kann.
Folglich besteht für viele Patienten die einzige Hoffnung auf ein Weiterleben in einem Ersatz ihrer Leber durch ein funktionsfähiges Spenderorgan. In unserer Serie „Gesunde Leber“ befassen wir uns heute mit wichtigen Fragen rund um das Thema Lebertransplantation.
Lebertransplantation in Österreich
Eine Lebertransplantation (LTX) ist die Verpflanzung (Transplantation) einer gesunden Leber eines Verstorbenen oder eines Teils einer Leber eines Gesunden in den Körper eines leberkranken Patienten.
Die Lebertransplantation hat sich seit Mitte der siebziger Jahre auch in Österreich etabliert, 1977 etwa führte der bekannte Innsbrucker Chirurg Raimund Margreiter den ersten dementsprechenden Eingriff an der Universitätsklinik in Innsbruck durch.
Heute werden pro Jahr an den drei Unikliniken in Wien, Graz und Innsbruck jährlich über 100 Lebertransplantationen durchgeführt. Im Jahr 2011 standen 128 derartige Eingriffe einer Zahl von 112 auf eine Spenderleber wartenden Patienten gegenüber (Stichtag 31.12.). Im Schnitt wartet in Österreich ein Patient etwas länger als sechs Monate, bis ein für ihn geeignetes Organ zur Verfügung steht.
Die Überlebensrate nach einer Lebertransplantation ist durch den medizinischen Fortschritt stetig angestiegen. So beträgt die Einjahres-Überlebensrate mittlerweile deutlich über 90%, 75% leben länger als fünf Jahre. Die Überlebensrate ist stark abhängig von der der Transplantation vorangegangenen Grunderkrankung und dem Allgemeinzustand des Patienten.
Gründe für eine Transplantation
Eine Lebertransplantation wird entweder bei einem akuten Leberversagen oder bei schweren chronischen Lebererkrankungen, bei denen zu erwarten ist, dass der Patient in absehbarer Zeit versterben wird, in Erwägung gezogen.
Die einem solchen Zustand zugrunde liegenden Ursachen können vielfältig sein, zumeist handelt es sich um Formen der Leberzirrhose. Hauptsächlich sind es folgende Faktoren, die der Transplantation vorangehen:
- Leberzirrhose aufgrund von Alkoholmissbrauch
- Leberzirrhose durch Hepatitiserkrankungen.
- Autoimmune Grunderkrankungen, die zur Leberzirrhose führen, wie PBC (Primär biliäre Zirrhose) oder Autoimmunhepatitis.
- Leberkrebs
- Akutes Leberversagen durch Vergiftung, etwa durch den Genuss von Giftpilzen oder Suchtgiften.
Auch bei Neugeborenen und Kindern ergibt sich in seltenen Fällen die Notwendigkeit zur Lebertransplantation, häufigste Ursache ist die angeborene Gallengangatresie, eine Verlegung der Gallengänge.
Vielfach sind bei Patienten, bei denen eine Lebertransplantation angezeigt ist, auch die Nieren in ihrer Funktion stark eingeschränkt. Oftmals muss daher mit der Leber gleichzeitig auch eine Niere transplantiert werden.
Organspender
Bedauerlicher Weise ist die Medizin bis dato nicht in der Lage, eine Ersatztherapie für die Funktionen der Leber anzubieten, wie es bei Nierenversagen die Dialyse darstellt. Bei akutem oder drohendem Leberversagen ist daher eine möglichst schnelle Transplantation besonders wichtig. Problematisch dabei ist, wie auch bei den anderen Organen, die durch ein Spendeorgan ersetzt werden, das Missverhältnis zwischen der Anzahl der Wartenden und der Zahl von Spenderorganen.
Spenderlebern stammen fast in allen Fällen von toten Spendern, d. h. sie werden hirntoten Patienten entnommen und stehen danach transplantationsbereiten zur Verfügung. Sehr selten, doch immer öfter stammt die transplantierte Leber von einem Lebendspender, wobei hier das Verfahren der Split-Leber angewandt wird: Der gesund Patient spendet dabei etwa 50 % seines Lebervolumens, mit dem verbliebenen bzw. gespendeten Teil können im Optimalfall beide ohne Einschränkung weiterleben.
Zur Verhinderung von Organhandel beschränkt sich dieses Verfahren auf die Weitergabe im Familienkreis. Es wird am öftesten bei der Lebertransplantation an Säuglingen und Kleinkindern angewandt, hier kommt die Tatsache ins Spiel, dass die Spenderorgane von toten Spendern zumeist zu groß sind.
Eine Erleichterung der kritischen Situation in Bezug auf Spenderlebern kann dieses Verfahren allerdings kaum bringen. Eine solche wäre nur durch eine größere Spendebereitschaft in jenen Ländern, wo die Entnahme aus einem hirntoten Patienten dessen vorheriger Zustimmung bedarf, zu erreichen.
Bisweilen werden im Zusammenhang mit der Entnahme von Organen aus dem Körper hirntoter Menschen auch ethische Zweifel angemeldet, insbesondere trifft jene Länder Kritik Österreich etwa , in denen Spenderorgane einem Körper nur dann nicht entnommen werden dürfen, wenn die Person zu Lebzeiten der Entnahme ausdrücklich widersprochen hat („Widerspruchslösung“). In anderen Staaten wie Deutschland gilt wiederum die „Zustimmungslösung“, d. h. der Patient muss der späteren Organentnahme ausdrücklich zugestimmt haben.
Organverteilung
Die Verteilung der Spenderorgane ist nicht auf ein einzigen Staat beschränkt, sondern wird durch die im holländischen Leiden beheimatete Organisation Eurotransplant für 7 Staaten, darunter Österreich und Deutschland, gemeinsam geregelt.
Bei der Zuteilung in Frage kommender Organe steht im Vordergrund, jenen Patienten zuerst zu helfen, bei denen aus medizinischer Sicht die größte Dringlichkeit besteht. Es wurde daher der sogenannte MELD-Score, ein internationales Punktesystem, ins Leben gerufen, nach dem die Patienten entsprechend einer errechneten Dringlichkeit gereiht werden. Der MELD-Score soll sicherstellen, dass bei der Verteilung von Spenderorganen die Prinzipien Egalität (Gleichbehandlung) und Utilitarität (Nützlichkeit) so weit als möglich Durchsetzung erlangen.
Grundlage des MELD-Scores: MELD steht für Mayo-Endstage-Liver-Disease-Score sind die Laborwerte des Patienten für Kreatinin, Bilirubin und INR, woraus nach einer mathematischen Formel eine Punktezahl errechnet wird. Als zusätzlicher Faktor wird die bisherige Wartezeit des Patienten einbezogen.
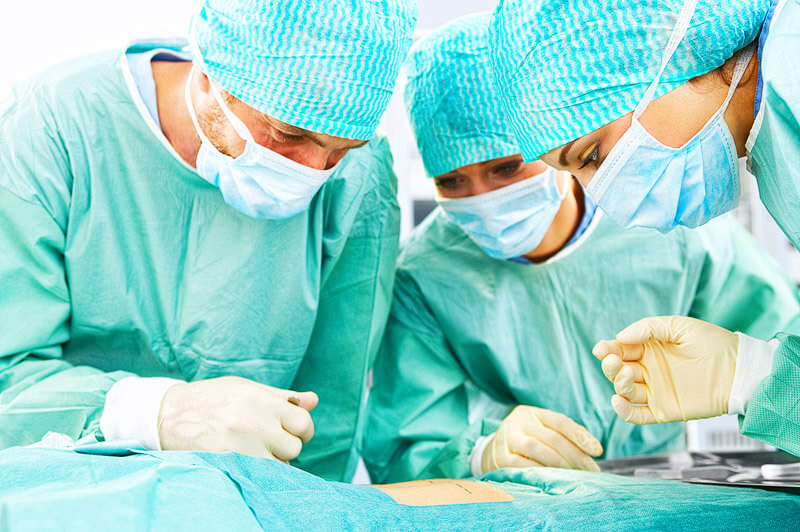
Operation
Wurde für ein zur Verfügung stehendes Spenderorgan ein Empfänger ausgewählt, muss die Transplantation innerhalb von 24 Stunden abgeschlossen sein, da die Funktionstüchtigkeit des Organs schnell abnimmt. Weil die Operation selbst oft sechs oder mehr Stunden in Anspruch nimmt, bleibt für die Vorbereitung und die Einholung des Patienten nicht viel Zeit.
Im Gegensatz zu anderen Organen wie Niere oder Pankreas, muss bei der Operation das erkrankte Organ zunächst vollständig entfernt werden, da wegen der Lage der anzuschließenden Gefäße (untere Hohlvene, Pfortader, Leberarterie) ein Ausweichen nicht möglich ist und die Leber daher an dieselbe Stelle eingesetzt werden muss, wo sich die bisherige befunden hat. Man spricht hier von einer orthotopen Transplantation.
Bei der Entfernung der alten Leber müssen die mit der Leber verbundenen Gefäße untere Hohlvene, Pfortader, Leberarterie, Lebervene sowie der Gallengang abgetrennt werden. Das Blut, das normaler Weise von der Pfortader in die Leber gelangt, wird dabei durch einen „portocavalen Shunt“ direkt in die untere Hohlvene geleitet.
Leberarterie, Lebervene und Gallengang werden nun abgetrennt und die Leber kann entnommen werden. Nach Einsetzen der Spenderleber werden zuerst die Hohlvene und die Pfortader „angeschlossen“, danach Leberarterie und Lebervene sowie der Gallengang. In der Regel dauert die Operation fünf bis sechs Stunden.
Immunsuppression und Nachbehandlung
Wichtigste Maßnahme unmittelbar nach der Operation ist die Verhinderung einer akuten Abstoßungsreaktion des Körpers gegenüber dem als „fremd“ empfundenen Organ. Aus diesem Grund erhält der Patient sogenannte Immunsuppressiva, Medikamente, die ein Abstoßen verhindern sollen und weitere stabilisierende Substanzen.
Zunächst handelt es sich dabei um Kortison und spezielle Antikörper, die hinsichtlich der Dosierung relativ rasch reduziert werden können. Andere Immunsuppressiva müssen von Transplantationspatienten jedoch zumeist lebenslang eingenommen werden. Die dabei in Kauf zu nehmenden Nebenwirkungen, etwa eine stärkere Infektanfälligkeit, werden durch den Fortschritt der pharmazeutischen Forschung immer geringer.
Bei der Nachbetreuung von Transplantationspatienten steht die regelmäßige Kontrolle der Laborwerte im Vordergrund, zunächst einmal pro Woche, bei gutem Heilungsverlauf in immer größer werdenden Abständen von bis zu einem Jahr.
Das Verfahren der Lebertransplantation und die Nachbehandlung werden zunehmend ausgereifter, auch aus diesem Grund kommt es nur selten zu einem Versagen des empfangenen Organs und zur Notwendigkeit einer erneuten Transplantation („Retransplantation“).
Fotohinweis: sofern nicht extra anders angegeben, Fotocredit by Fotolia.com (bzw. Adobe Stock)
Linktipps
– Die Leber: Aufbau, Funktion, Erkrankungen
– Alles über die Leber
– Was ist Immunologie?
– Blutbefund
– Blutspende | Medizinlexikon
– Pankreatitis (Bauchspeicheldrüsenentzündung) | Krankheitslexikon


 (4 Bewertungen, Durchschnitt: 4,50 Sterne von 5)
(4 Bewertungen, Durchschnitt: 4,50 Sterne von 5)