Herzinfarkt | Krankheitslexikon

Beim Herzinfarkt (Myokardinfarkt) kommt es zum Absterben von Herzmuskelgewebe infolge einer akuten Durchblutungsstörung in den Herzkranzgefäßen, die normalerweise die Eigenversorgung des Herzens mit Sauerstoff gewährleisten. Erste Anzeichen für einen Herzinfarkt sind plötzliche, starke, drückende oder brennende Schmerzen in der Brust, Schmerzen hinter dem Brustbein, fahle Gesichtsfarbe, kalter Schweiß, Atemnot. Die Symptome treten häufig nachts oder auch frühmorgens auf. Zögern Sie nicht und warten Sie nicht ab, bis sich die Beschwerden bessern, sondern handeln Sie sofort und rufen Sie die Rettung oder den Notarzt.
URSACHEN:
Grundlage des Infarktes ist der Verschluß einer Herzkranzarterie. Zumeist wird dieser Verschluß durch die Bildung eines Blutgerinnsels (Thrombus) verursacht, das sich an der Wand eines bereits arteriosklerotisch verengten Gefäßes ablagert und so den Blutstrom unterbricht. Die Verengung von Blutgefäßen wird auch Stenose genannt. Eine Stenose ist oft die Vorstufe eines Verschlusses, die dann zum akuten Herzinfarkt führt. Der Infarkt kann spontan in Ruhe auftreten oder durch körperliche und psychische Streßsitutationen ausgelöst werden. Häufig ereignen sich Infarkte am Morgen oder Vormittag. Grund ist vermutlich, dass der Blutdruck morgens höher und das Blut zähflüssiger als nachmittags ist.
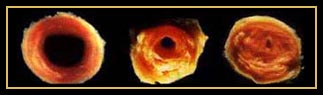
Bild: Gefäßquerschnitt mit zunehmender Einengung bis zum Verschluss (rechts)
SYMPTOME:
Wie bei der Angina pectoris kündigt sich der Infarkt durch plötzlich einsetzende, starke Schmerzen in der Herzgegend an, die bis in den linken Arm ausstrahlen können. übelkeit, Schweißausbruch oder Erstickungsgefühl begleiten häufig das Ereignis. Der Betroffene verspürt große Angst, fühlt sich schwach und kann plötzlich ohnmächtig werden. Bei älteren Menschen verläuft die Symptomatik nicht selten uncharakteristisch. In Ausnahmefällen sind die Beschwerden auch gering oder der Infarkt wird vom Betroffenen nicht einmal wahrgenommen (“stummer Infarkt”).
Im Gegensatz zum Angina-Pectoris-Anfall sprechen die Beschwerden beim Herzinfarkt nicht auf Nitro-Sprays oder Nitro-Kapseln an.
AUSWIRKUNGEN:
Je größer das abgestorbene Areal, desto gravierender die Krankheitszeichen. Das abgestorbene Muskelgewebe bildet im Lauf der Zeit eine Narbe. Der Narbenbezirk nimmt nicht mehr an der Herzaktion teil, so dass die Pumpfunktion gemindert wird. Das Herz kann folglich bei körperlicher Belastung nicht mehr adäquat mit einer Steigerung seiner Pumpfunktion reagieren. Der Kranke verspürt eine Einschränkung seiner gewohnten Leistungsfähigkeit.
Die Größe des Narbenbezirks bestimmt daher ganz entscheidend die verbleibende Herzfunktion und Lebensqualität. Der Arzt nutzt die sog. Echokardiographie, um sich ein Bild von der Situation zu machen. Ausgedehnte Infarktnarben führen häufig auch zu einer Vergrößerung des Herzens oder Rhythmusstörungen.
Die Sterblichkeit im Zusammenhang mit einem Herzinfarkt wird vom Alter des Patienten stark beeinflusst. Die ersten beiden Stunden nach Eintritt eines Herzinfarktes sind aber generell für den weiteren Verlauf und die Überlebenschance des Patienten von entscheidender Bedeutung.
Die Akutsterblichkeit jener Patienten, die im Krankenhaus aufgenommen werden, beträgt heute zwischen weniger als 10 % und knapp 12 %. Weiterhin stirbt aber fast ein Drittel aller Patienten vor Aufnahme in einer Klinik, so dass die Einjahressterblichkeit aller Infarktpatienten in den letzten 30 Jahren nahezu unverändert bei etwa 50 % verblieben ist.
Jeder weitere Infarkt (Reinfarkt) läßt die Chancen auf ein überleben sinken.
THERAPIE:
Der Herzinfarktkranke gehört sofort ins Krankenhaus. Dort kann mit Hilfe des EKG und der Bestimmung der Blutenzyme die Diagnose des Infarktes gesichert und gleichzeitig eine Therapie eingeleitet werden. Mit Medikamenten wird versucht, das Herz zu entlasten und es vor gefährlichen Rhythmusstörungen zu bewahren. Innerhalb der ersten Stunden können unter Umständen durch eine sog. Lyse-Therapie Blutgerinnsel in den Herzkranzgefäßen noch aufgelöst werden.
Zeigt die Thrombolyse keine Wirkung, so wird im zweiten Schritt der Patient notfallmäßig verlegt und dann mittels Herzkatheter eine Ballonerweiterung (PTCA) durchgeführt und eine Stenteinlage versucht. Ein Stent ist ein medizinisches Implantat, das ins Herzkranzgefäß eingebracht wird, um ihre Wand ringsum abzustützen. Es handelt sich dabei um ein kleines Gittergerüst in Röhrchenform aus Metall oder Kunststoff. Seit einigen Jahren werden Gefäßstents verwendet, die mit aktiven Substanzen (Meikamenten) beschichtet sind, welche an Ort und Stelle z.B. einen neuerlichen Verschluß (Restenose) verhindern sollen.
Auch nach einem überlebten Infarkt sind weiterhin Medikamente nötig, um die Warscheinlichkeit für einen erneutes Infarktereignis so gering wie möglich zu halten. Zum Standard gehören Betablocker und Acetylsalicylsäurepräparate. Ist die Pumpfunktion des Herzens gestört oder bestehen Rhythmusstörungen, sind weitere Pharmaka notwendig. Für den Infarktpatienten gilt es, alle Lebensgewohnheiten, die den Infarkt begünstigt haben, zu ändern, die Ernährung umzustellen und seine Leistungsreserven schonend einzusetzen.
RISIKOFAKTOREN:
Menschen, die einen Herzinfarkt erleiden, haben meist ungesunde Lebensgewohnheiten und/oder sind familiär vorbelastet. Die Gefahr eines Herzinfarkts steigt jedenfalls im zunehmenden Alter, bei Übergewicht, bei hohem Blutdruck, ständigem Stress, hohem Cholesterin und/oder Diabetes Diabetes. Ungesunde Gewohnheiten, wie Rauchen, fettreiche Nahrung und zu wenig Bewegung erhöhen das Risiko zudem enorm.
- Alter
- Übergewicht
- Hoher Blutdruck
- Bewegungsmangel
- Erhöhter Cholesterinspiegel
- Diabetes
- Fettstoffwechselstörungen
- Erhöhtes Homocystein (erhöht die Thromboseneigung)
- Rauchen (erhöht den Blutdruck)
- Stress
- Familiäre Vorbelastung
PRÄVENTION:
Niemand kann sich vor einem Herzinfarkt sicher schützen. Es gibt jedoch Faktoren, die einen erheblichen Einfluß auf die Entstehung einer Herzerkrankung besitzen. Menschen, die mit einem oder mehreren dieser Faktoren belastet sind, haben ein deutlich erhöhtes Risiko.
Die Voraussetzungen für eine Herz-Kreislauferkrankung sind außerdem genauso vererbbar wie eine schiefe Nase. Eine familiäre Vorbelastung (sog. positive Familienanamnese), liegt vor, wenn mindestens ein Verwandter ersten Grades (Eltern, Geschwister) vor dem 65. Lebensjahr einen Herzinfarkt erlitten hat. Der Grund für das gehäufte Auftreten dieser Erkrankung in einer Familie liegt meist an einer Fettstoffwechselstörung, die Familie leidet demnach unter erhöhtem Cholesterin und ist gefährdet, einen Herzinfarkt zu erleiden..
Wichtig ist, dass Menschen, die einen Herzinfarkt hatten, auch weiterhin zur Risikogruppe gehören. Denn wer einmal einen Infarkt erlitten hat, kann immer wieder einen erleiden. Deshalb ist es wichtig, seinen Lebensstil komplett umzustellen.
Informationsstellen:
österr. Herzverband Landesverband Wien:
c/o Medizinisches Selbsthilfezentrum
Obere Augartenstraße 26-28, A-1020 Wien
österr. Herzverband Landesverband Niederösterreich:
Kravogelstraße 5, A-3151 St. Georgen am Steinfeld
Notfall Herzinfarkt – Erste Hilfe Maßnahmen für Laien
Lustlosigkeit nach Herzinfarkt
Herzrhythmusstörung – Vorhofflimmern
Anleitung zum Herzinfarkt
Herzinfarkt – häufige Todesursache bei Frauen
Blutbild, Blutbefund, Blutwerte


 (11 Bewertungen, Durchschnitt: 4,18 Sterne von 5)
(11 Bewertungen, Durchschnitt: 4,18 Sterne von 5)




![Medizinlexikon: Herz [Organe]](https://gesund.co.at/wp-content/uploads/2009/10/herz-medizinlexikon-520x245.jpg)




















